パーキンソン病のリハビリテーションについて~治療には運動療法を~
はいどーもーみっちーです!

この写真はパーキンソン病で大切なことが描かれていると思うんだけどなんだかわかるかい?
んーみんなが写真を見ていること?
おしい!正解はみんなが写真を見に来ていることなんだ!
えっどゆこと?
詳しくはこれから説明していくよ!
- はじめに
- パーキンソン病に対するリハビリテーションの意義
- パーキンソン病に対するリハビリテーションの目標
- パーキンソン病に対するガイドライン
- パーキンソン病に対する評価
- パーキンソン病に対する治療
- まとめ
はじめに
疫学や主症状は前回の記事を参考にしてください。
パーキンソン病に対するリハビリテーションの意義
パーキンソン病の治療は薬物治療が必須です。
リハビリテーション治療は薬物治療と併用することで,運動機能向上や ADLやQOL の向上を図ることができ,薬物治療の効果を最大限に引き出せます。
運動機能を維持する事で、ADL等の身体活動を継続してもらい、2次的な機能障害や、廃用症候群にならないようにしなければなりません。
実際に、パーキンソン病患者で、身体活動性が高い人とあまり動かない人を比較しても、ADLやQOLの低下が前者の方が少ないというデータもあります。
運動には、血中の中に含まれる脳由来神経栄養因子(BDNF)が上昇しますので神経保護作用が期待されるため、パーキンソン病に効果的だと考えられています。
パーキンソン病に対するリハビリテーションの目標
・パーキンソン病は進行性疾患により、リハビリテーションを行ったからと言って、進行を止めれるわけではありません。
に分けられています。
進行する中で、Hoehn & yahrの重症度分類でⅠ→Ⅴになるまでに出てくる影響を上記の目的に沿って実施していく必要があります。
そのため、病期の把握とその先のビジョンを見据えたリハビリの介入が必須になってきます。
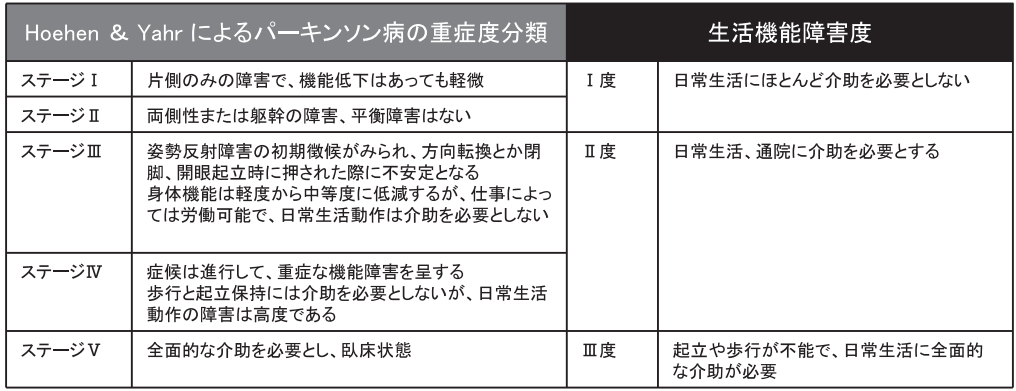

上記の表をみても、1~2.5stageの目標から、stage5にかけて目標が追加されていきます。目標に沿って治療介入の内容も追加になってきますが、どこの目標に重きを向けるかはstage毎に変わってきます。
例えば、stage5寝たきりの人に対して、有酸素容量のを改善する積極的な訓練はできません。そこに重きを向けることは誰もしないと思います。
このように、目標と介入が乖離を生まないように介入していく必要があります。
病期におけるリハビリ内容は概ねではありますが、下記を参考にしていただけると幸いです。
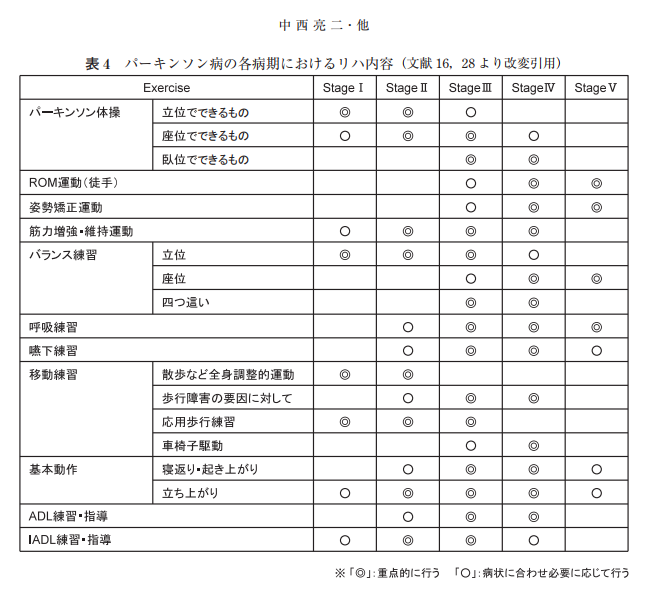
パーキンソン病に対するガイドライン
・理学療法全般(複合的運動) A
・筋力増強運動 B
・バランス運動 B
・全身運動 B
・トレッドミル歩行 A
・ホームプログラム 在宅運動療法 B
・感覚刺激 B
・太極拳 C1
・ダンス B
上記では、なぜグレードに差が出ているかというと、簡単に言うと、
一つのエクササイズでは不十分で、しっかり評価して、いくつものエクササイズを実施することで効果が期待できるということだと考えられます。
筋力増強運動やバランス運動は単一にすると、その分野では能力があがるが、転倒等になると不十分な結果になっていることと、根拠がないという理由が強いのかもしれません。
トレッドミル歩行に関しては、歩行速度ならびにUPDRSにも変化を出しているおり、動作に大きな効果が出ていることから推奨グレードがAになっていると考えられます。
パーキンソン病に対する評価
ガイドラインにも出ていますが、
疾患特異的評価指標
身体機能に関する評価指標
生活の質(QOL)、精神機能に関する評価指標
は評価しておく必要があります。
今回は頻繁に使っている評価を紹介します。
疾患特異的評価指標
◎パーキンソン病統一スケール(UPDRS) グレードA
〇パーキンソン病質問票(PDQ-39) グレードA
◎修正版Hoehn&Yahrの重症度分類 グレードB
身体機能に関する評価指標
◎歩行速度、歩幅、歩行率 グレードA
◎ボルグバランススケール(BBS) グレードA
◎ファンクショナルリーチテスト(FRT) グレードA
◎Time up & go test(TUG) グレードA
◎falls efficacy scale(FES) グレードA
生活の質、精神機能に関する評価指標
Medical outcomes study 36-item short-form health survey(SF-36) グレードA
Geriatric depression scale(GDS) グレードA
評価に必要なことは、
- どれくらい症状が出ているのか
- どれくらい生活に支障が出ているのか
- それに伴い、本人はどのような気持ちでいるのか
- 生活の質を確保するにはどうするか
をみなければなりません。
僕は標準的な内容で評価しており、
Hoehn & yahrの重症度分類に分け、BBSとTUG等で動きを評価し
UPDRSでは、part1(精神機能、行動および気分に関する部分)、part2(日常生活動作に関する部分)、part3(運動能力検査に関する部分)、part4(治療の合併症に関する部分)があり、総合的にみて、生活の質はどうかの心理的な部分を評価します。
リハ介入時間は、薬が効いている時間が望ましいのと、薬の時間が効いていて動きやすい時間など、一日の日記をつけてもらって、調子のよい時間等のスケジュールを立てられるようにしています。
パーキンソン病に対する治療
運動負荷量は、高いと良いとされており、高かった場合と低かった場合との比較した報告があります。
その中には、最大心拍80~85%強度での高強度運動、60~65%強度の中等度運動を週3回実施し6ヶ月後にUPDRSを再評価した結果、軽減率が高かったのは高強度運動群だったという報告がありました。
メカニズムにおいては、残存ドパミン細胞のドパミン産生を促進し、強い運動はシナプス可塑性を最大にし、複雑な活動はより大きな構造的適応を促進し、ドパミン神経細胞は運動の多さによって変化するため、運動メニューの運動負荷量は高い方が良いです(無理のない範囲ですが)。
パーキンソン病においては、下肢筋力とバランス能力の維持強化をする事で、歩行能力も上がり、転倒予防が期待されます。
反対に、重症度が上がると、上記の要因を上げても転倒リスクが軽減するというわけではありません。
重症度が上がるにつれて、転倒にかかる要因というのは様々になるため、評価が必要です。
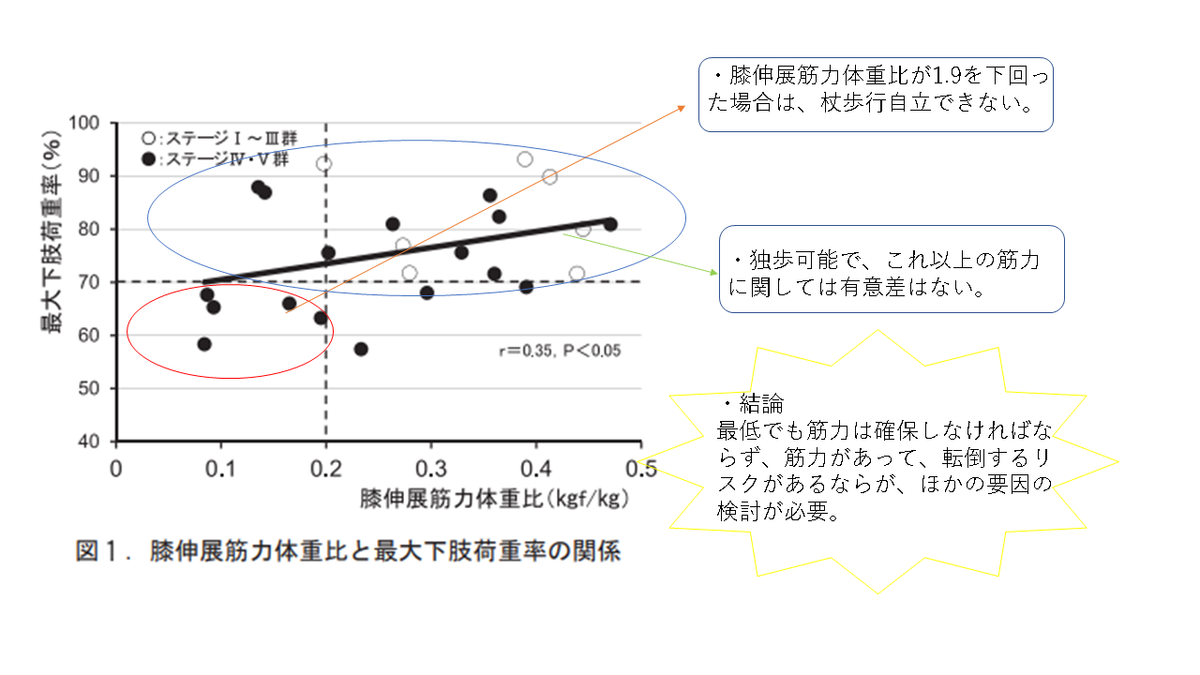
その中で、最近ではcueを使ったリハビリテーションが注目されています。
リハビリテーションの根底にあるのは、筋力とバランス能力は必須で、違う要因での転倒リスクというのを感覚(cue)を使って、反射ではなく、意識的に注意をして転倒リスクを下げる事を目標にしていく必要があります。
Cueとは、手がかりという事を指し、種類としては「外的cue」と「内的cue」が存在します。
外的cue:視覚、聴覚を用いて運動を誘発させること。
内的cue:体性感覚を用いて運動を誘発させること。
どちらかが重要かというと環境整備の場合に用いるのは外的cue、自分の体を倒れないようにするという姿勢を学習するには内的cueを用いるため、どちらも重要です。
近年では、この内的cueを用いて、feedback誤差学習して、内発性随意運動自体を改善しようとする介入戦略がとられており、日本ではLee silverman Voice Tranining(LSVT)BIGという治療戦略が注目されています。
LSVT BIGでは通常よりも高い努力性で「大きい」動きを意識して集中にトレーニングを行います。
パーキンソン病患者は自身の動きの大きさや軌道を体性感覚により正確に認識できていない可能性を示唆する結果が報告されています。
そのため、動きが小さくなったこと自体認識が不十分になっており、口頭等でfeedbackしながら大きい運動を促しいきます。
パーキンソン病患者は自発運動の際、基底核を中心とした神経ネットワークが低下していますが、小脳を中心とした神経ネットワークは残存していることが報告されているため、小脳系(feedback誤差学習)での代償を促し機能させることで大きな運動を誘発させることを目的にしています。
二次的障害(廃用症候群など)の治療介入も同時に進めなければなりません。
二次的障害はパーキンソン病自身の進行により一次的にひき起こされたものではなく, 廃用症候群, 合併症, 周囲環境の不整備あるいは心理的影響により生じたものからなります。
具体的には, 随意的関節可動域の低下, 筋力低下, 慢性腰痛, 膝関節痛, うつ症状, 尿路感染症, 褥創などがあります。
これらは予防が可能であることも多く, 障害の軽減も可能なことが多く、身体活動の機会を増やすことにもつながります。
上記の機能障害に伴い社会活動や日常生活はパーキンソン病独特の特徴を呈します。
- 社会活動をしている人は活動が鈍くなり, 認識や知的活動は低下傾向を呈し, 意欲の低下も認められます。
- 家庭外活動で知人や友人と接触することが少なくります。
- さらに体を動かす動作や運動の時間が短くなります。
- 生活全体が受身になり, テレビを見たり, ぼんやりと過ごす時間が長くなります。
- 家庭での雑事をしなくなり, 日常生活動作での介助を拒否しなくなります。
上記のような順序でパーキンソン病の社会生活や日常生活の障害は認められます。
このように、日常生活のなかでの身体活動の制限を作らないような介入をすることと環境整備は欠かせません。
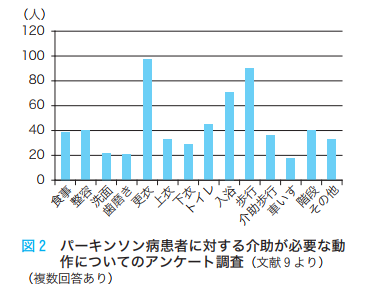
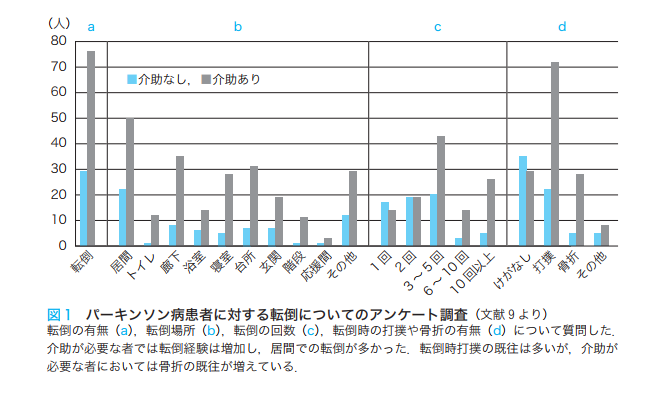
アンケート調査によると、介助が必要な生活動作は更衣となっています。確かに服を着られないと動くにも動けません。
そして次に歩行が介助が必要となっていますが、転倒を繰り返し打撲を負っている方も少なくありません。
転倒が多くなっているのは、介助が必要なレベルの方で、転倒するくらいだったら動かないほうを選択しがちになります。
こういった制限を作らないようにするためには、上記で説明したパーキンソン病の神経要因での底上げが必要なこと。
二次的障害を引き起こさないように身体活動を促すこと、理由があるなら環境整備(外的cueを作ること、手すりを動線につけること)をして動ける体をつくること。
これが最も、不可欠になるのが、介護者の教育です。
介護者の力が及ばないことになると、一緒に転倒するなんていう事例が起きかねませんので、どのようにすべきかなどを説明して、ともに共存していく形をつくることも重要です。
まとめ
なるほど!体を動かす機会を増やすことが必要なんだね!
その通りなんだ! 家を出て写真を見に行く。これは列記とした【身体活動性】を意味しているからね!
パーキンソン病は緩徐に進行する疾患でなにか大きなイベントがない限り、急激に悪化ということは比較的少ない疾患だと考えています。
パーキンソン病の軽症患者(在宅レベル)の方に対しては、リハビリの時間だけではなく、どれだけ自主的に取り組み身体活動性をあげることができるかです。
実際に、身体活動性が高い人と低い人とでは、進行度合いは身体活動性の高い人のほうが、進行が緩やかだという報告もあるくらいです。
中等度患者(要介助レベル)には、環境整備を行い、なるべく身体活動機会を増やせるかで、二次的障害を防ぐことが重要です。
重症の場合(ベッド上寝たきり)には、離床機会を増やす意味で、車いす離床を進め、褥瘡等に気をつけながら介入することが必要です。
全体を通して、必要なことは「身体活動性の維持向上」だと考えています。
そのためには、
- 転倒予防に努め、
- 心理的不安を取り除くことで
- 生活の質を維持することが
リハビリにおいて重要なことだと考えられます。
少しでも役にたてばと思って書かせていただきました。
本日も最後まで読んでいただきありがとうございました。
では!!